AKILCI VE AKILSIZ İLAÇ KULLANMI: TÜRKİYEDE DURUM
Prof. Dr. F. Cankat Tulunay
AİK = Klinik akıl + bilimsel etik + ekonomik sorumluluk
Modern tıbbın en güçlü araçlarından biri ilaçlardır; ancak aynı zamanda modern sağlık sistemlerinin en önemli önlenebilir zarar kaynaklarından biri de yine ilaçlardır. İlaçların klinik faydası ile oluşturdukları zarar arasındaki denge; hasta güvenliği, sağlık ekonomisi ve etik sağlık politikası açısından kritik bir belirleyicidir (1,2).
Adverse Drug Reaction (ADR) ve Adverse Drug Event (ADE) kavramları, ilaçların terapötik dozlarda dahi oluşturabildiği istenmeyen etkileri ve ilaca bağlı zararı kapsar. Büyük prospektif çalışmalar ve güncel gözlemsel veriler, hastane yatışlarının yaklaşık %5–7’sinin ilaç ilişkili olabileceğini göstermektedir (2,3). Bu oran, özellikle yaşlılarda ve çoklu hastalığı olanlarda daha yüksektir; yaşlı popülasyonda ilaç ilişkili yatış yükünün daha da yukarı çıkabildiği bildirilmektedir (4,5).
Klinik açıdan daha da önemli olan nokta şudur: İlaçlara bağlı zararların büyük bir bölümü “nadir ve öngörülemez” idiyosenkratik reaksiyonlardan ziyade önlenebilir nedenlerle ilişkilidir. Prospektif bir BMJ çalışmasında ADR’ye bağlı yatışların önemli kısmı “definitely/possibly avoidable” olarak sınıflanmıştır (2). Bu, ilaç zararının “kaçınılmaz bedel” değil, çoğu zaman sistem ve süreç hatası olduğunu gösterir.
İlaçlara bağlı ölümler:
İlaçlara bağlı mortaliteyi tek bir “kesin sayı” ile ifade etmek zordur; çünkü ölüm sertifikalarında ADR/ADE çoğu zaman primer neden olarak kodlanmaz ve nedensellik (causality) geriye dönük kesinleştirmeye her zaman elverişli değildir. Buna karşın farmakovijilans veri tabanları ve hastane temelli analizler, özellikle ileri yaş ve kırılgan popülasyonda ilaç ilişkili ciddi olayların (kanama, hipoglisemi, sedasyon/solunum depresyonu, delirium, düşme, renal hasar vb.) ölümcül olabildiğini net biçimde göstermektedir (4–6). Küresel farmakovijilans kayıtlarında fatal (ölümcül) ADR bildirimlerinde en sık yer alan sınıfların antineoplastik/immünmodülatör ilaçlar, ardından sinir sistemi ilaçları ve kardiyak ilaçlar olduğu raporlanmıştır (6).
Akılcı ilaç kullanımı (AİK):
Dünya Sağlık Örgütü’ne göre akılcı ilaç kullanımı; hastaların klinik gereksinimlerine uygun ilacı, bireysel gereksinimlerine göre, uygun dozda, yeterli sürede ve kişi/toplum için en düşük maliyetle almasıdır (1). AİK’nin pratikteki karşılığı şunlardır:
• Gereksiz ilaçtan kaçınma, endikasyon netliği
• En düşük etkili doz, uygun süre ve izlem planı
• Renal/hepatik fonksiyona göre doz ayarı
• İlaç–ilaç / ilaç–hastalık etkileşimi kontrolü
• Düzenli “medication review” ve gerektiğinde deprescribing
• Yüksek riskli ilaçlarda (ör. antikoagülan/insülin/opioid/NSAİİ) hasta eğitimi ve güvenlik bariyerleri
ABD Sağlık ve İnsan Hizmetleri Bakanlığı’nın “National Action Plan for Adverse Drug Event Prevention” çerçevesi, özellikle antikoagülanlar, diyabet ajanları (özellikle insülin) ve opioidleri önlenebilir ve ölçülebilir ciddi ADE potansiyelleri nedeniyle öncelikli hedef sınıflar olarak vurgular (7,8).
“Yeni ilaç” her zaman “daha güvenli ilaç” değildir: Faz III çalışmalar nadir ama ciddi advers olayları saptamak için çoğu zaman yetersizdir; gerçek yaşam verilerinde (farmakovijilans/sağlık sistemi verileri) risk profili daha net ortaya çıkar. Bu nedenle AİK, yalnız “eski ilaçlara yönelmek” değil, yeni ilaçlara da aynı eleştirel mesafeyle yaklaşmak ve gerçek yaşam güvenliğini izlemek demektir (6,7).
Akılsız İlaç Kullanımının Ekonomik Boyutu:
İlaçların irrasyonel kullanımı yalnızca klinik zarar üretmez; aynı zamanda modern sağlık sistemlerinin en büyük ve en az görünür ekonomik israf kalemlerinden birini oluşturur. DSÖ, küresel ölçekte reçete edilen ilaçların yaklaşık %50’sinin uygun olmayan biçimde kullanıldığını ve hastaların önemli bir bölümünün ilaçlarını doğru şekilde almadığını vurgulamaktadır (1).
Doğrudan maliyetler:
Akılsız ilaç kullanımının doğrudan maliyetleri üç ana başlıkta toplanabilir: (i) gereksiz veya uygunsuz reçetelenen ilaçların maliyeti, (ii) ADR/ADE nedeniyle oluşan ek sağlık hizmeti kullanımı, (iii) yanlış/eksik tedavinin uzattığı hastalık süresi ve tekrar başvurular. Avrupa Birliği genelinde ADR’lere bağlı hastane yatışlarının doğrudan maliyetinin yıllık 79 milyar € düzeyine ulaşabildiğine dair tahminler mevcuttur (11).
Dolaylı maliyetler:
İrrasyonel ilaç kullanımı, dolaylı maliyetler açısından çoğu zaman doğrudan maliyetlerden daha yıkıcıdır. ADR/ADE yaşayan hastalarda işe devamsızlık (absenteeism), işte verim kaybı (presenteeism), erken emeklilik veya kalıcı iş gücü kaybı gibi sonuçlar görülebilir; sağlık ekonomisi literatüründe dolaylı maliyetlerin toplam yükün büyük bir bölümünü oluşturabildiği belirtilmektedir (12).
Polifarmasi ve yaşlanan nüfus:
Yaşlanan toplumlarda polifarmasiye bağlı ilaç zararları, sağlık sistemleri için öngörülebilir ama yeterince önlenmeyen bir maliyet artışı yaratmaktadır. İlaç sayısı arttıkça etkileşim, düşme, hospitalizasyon ve uzun dönem bakım ihtiyacı artar; bu harcamaların önemli bir kısmı “hastalık tedavisi değil, tedavi hatasının tedavisi” niteliğindedir.
Antibiyotiklerin akılsız kullanımı:
Akılcı olmayan ilaç kullanımının en çarpıcı ve uzun vadeli ekonomik sonucu antimikrobiyal dirençtir (AMR). Dünya Bankası projeksiyonları, AMR’nin ekonomik büyümeyi ve sağlık sistemlerinin sürdürülebilirliğini ciddi biçimde tehdit edebileceğine işaret eder (10).
Akılsız ilaç kullanımının ekonomik boyutunda bir diğer kritik unsur, yüksek fiyatlı yeni ilaçların, gerçek klinik değerleri yeterince sorgulanmadan hızla kullanıma girmesidir. Bir ilacın plaseboya istatistiksel olarak üstün olması veya ruhsat alması, maliyet–etkin olduğu anlamına gelmez; değer temelli yaklaşım şarttır (12).
AİK uygulamalarının güçlendirildiği sistemlerde, gereksiz ilaç harcamaları ve önlenebilir ADE/ADR yatışları azalır; bütçe, gerçekten etkili müdahalelere yönlendirilebilir. Bu nedenle AİK, bir “tasarruf politikası” değil; kanıta dayalı, etik ve uzun vadeli bir yatırım stratejisidir.
Türkiye’de Akılcı İlaç Kullanımı (AİK):
Akılcı İlaç Kullanımı (AİK), ilaçların yalnızca doğru endikasyonla reçetelenmesini değil; doğru tanıya dayalı, hasta özelliklerini gözeten, güvenlik, etik sorumluluk ve maliyet bilincini birlikte içeren bütüncül bir klinik muhakeme sürecini ifade eder. Dünya Sağlık Örgütü’nün geliştirdiği AİK modeli, ilacı klinik karar verme sürecinin merkezine yerleştirir ve reçete yazmayı teknik bir işlemden ziyade bilimsel, etik ve toplumsal sorumluluk taşıyan bir hekimlik pratiği olarak tanımlar. Bu yaklaşımda ilaç, tanıdan sonra otomatik devreye giren bir tüketim ürünü değil; klinik aklın, hasta güvenliğinin ve kamusal kaynakların korunmasının ayrılmaz bir parçasıdır.
DSÖ’nün AİK yaklaşımı, tıp fakültesi eğitiminden başlayarak davranış temelli bir model üzerine kuruludur. “Guide to Good Prescribing” çerçevesinde hekimlere yalnızca hangi ilacın yazılacağı değil; neden yazıldığı, neden yazılmadığı, alternatiflerin nasıl değerlendirileceği ve gerektiğinde ilacın nasıl kesileceği öğretilir. P-ilaç (kişisel ilaç) kavramı, deprescribing kültürü, klinik eczacılıkla entegrasyon ve hasta eğitimi bu modelin temel bileşenleridir. Bu nedenle AİK, bir yazılım, bir denetim mekanizması veya bir afiş kampanyası değil; klinik düşünme biçimidir.
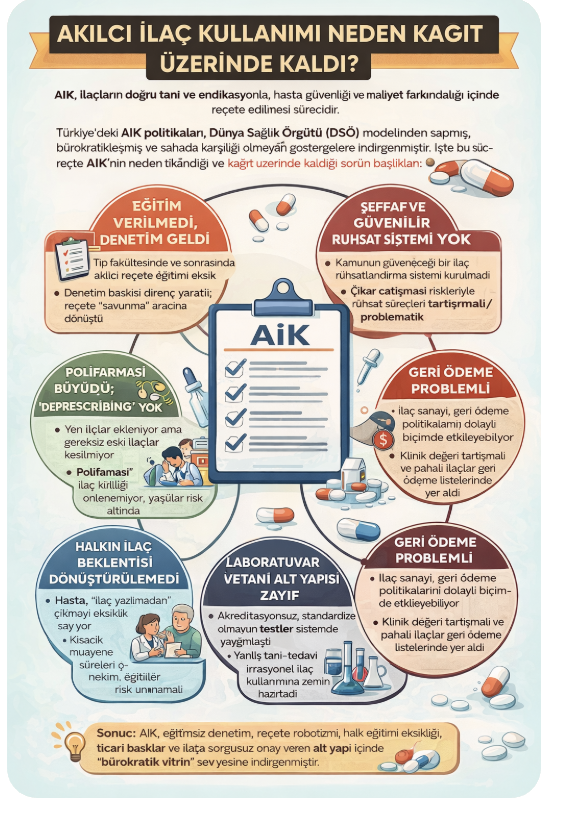
Türkiye’de ise AİK söylemi, kavramsal olarak doğru bir zeminde benimsenmiş olsa da, uygulamada giderek içi boşaltılmış, bürokratikleştirilmiş ve klinik gerçeklikten koparılmış bir politika alanına dönüşmüştür. Reçete izleme sistemleri, dijital takip mekanizmaları, antibiyotik tüketimini azaltmaya yönelik programlar, hekim ve eczacı eğitimleri, kamu spotları ve bazı ilaç gruplarında geri ödeme ve endikasyon denetimleri gibi adımlar atılmıştır. Ancak bu girişimlerin önemli bir bölümü sahada beklenen karşılığı bulamamış; AİK çoğu zaman “kâğıt üzerinde” kalan bir yönetişim söylemi haline gelmiştir.
Bu dönüşümün temel nedeni, DSÖ modelinde merkezi öneme sahip olan eğitim–uygulama–kalite üçgeninin Türkiye’de hiçbir zaman bütüncül biçimde kurulamamış olmasıdır. Türkiye pratiğinde AİK, büyük ölçüde sayısal hedefler ve reçete davranışının izlenmesi üzerinden yürütülmüştür. Antibiyotik yazma oranları, reçete başına düşen ilaç sayıları ve uluslararası karşılaştırmalar ön plana çıkarken, klinik muhakemenin kendisi sistematik biçimde geri plana itilmiştir. DSÖ modelinde temel soru “Bu hasta için en doğru tedavi nedir?” iken, Türkiye pratiğinde fiilen sorulan soru çoğu zaman “Bu reçete sistemden sorunsuz geçer mi?” olmuştur. Böylece AİK, klinik kaliteyi artıran bir araç olmaktan çıkmış; performans baskısını derinleştiren bir idari kontrol mekanizmasına indirgenmiştir.
Türkiye’de AİK’nin en kırılgan noktalarından biri, ilaç ruhsatlandırma ve geri ödeme süreçlerinin bu felsefeyle yapısal olarak uyumsuz biçimde yürütülmesidir. Hâlen şeffaf, hesap verebilir ve bilimsel güven oluşturan bir ruhsatlandırma sistemi bulunmamaktadır. Ruhsat komisyonlarının oluşumu, üyelerin seçimi ve karar kriterleri uzun süredir tartışmalıdır. Ruhsat öncesi klinik veri kalitesi ile ruhsat sonrası gerçek yaşam güvenliği ve etkinlik izlemleri büyük ölçüde formaliteye indirgenmiştir. Bu koşullarda AİK’den söz etmek, tedavinin en kritik aşamasını oluşturan “hangi ilacın piyasada olması gerektiği” sorusunu bilinçli biçimde dışarıda bırakmak anlamına gelmektedir.
Geri ödeme politikaları açısından tablo daha da çarpıcıdır. Farmakoekonomi kavramı mevzuat metinlerinde yer alsa da, uygulamada bilimsel maliyet–etkililik değerlendirmelerine dayalı, tutarlı ve öngörülebilir bir geri ödeme sistemi oluşturulamamıştır. Geri ödeme komisyonlarında ilaç sanayii temsilcilerinin bulunması, karar süreçleri üzerinde doğrudan ya da dolaylı baskı yaratmakta; AİK’nin kamusal yarar temelli felsefesini zedelemektedir. Klinik değeri sınırlı ancak pazarlama gücü yüksek ilaçların hızla geri ödeme listelerine girebildiği; buna karşın gerçek yaşamda güvenli ve etkili olan bazı eski ilaçların geri plana itildiği bir sistemde, hekimden “akılcı reçete” beklemek yapısal bir çelişkidir.
Sahada en sık dile getirilen eleştiri, eğitim–denetim–kalite döngüsünün yeterince güçlü kurulamamış olmasıdır. Kısa muayene süreleri ve yoğun hasta yükü altında çalışan hekimler, hastaya ilacın neden gereksiz olduğunu anlatacak zamanı bulamamakta; “reçetesiz çıkmama” beklentisi savunmacı reçete yazımını beslemektedir. Hasta talebi ile zaman baskısı yönetilemediğinde, AİK bir klinik erdem olmaktan çıkarak bürokratik bir zorunluluğa dönüşmektedir.
Polifarmasi sorunu, sistematik deprescribing mekanizmaları kurulamadığı için giderek derinleşmektedir. Özellikle yaşlı ve çoklu hastalığı olan bireylerde, ilaçların düzenli olarak gözden geçirilmesi ve gereksiz olanların kesilmesi yerine, yeni ilaçların eskilerin üzerine eklenmesi yaygın bir pratiktir. Eczane danışmanlığının iş yükü, performans baskısı ve ticari dinamiklerle zayıflaması, AİK’nin sahadaki en önemli güvenlik bariyerlerinden birinin işlevsizleşmesine yol açmaktadır.
Akılcı ilaç kullanımının temel ön koşulu olan doğru tanı da Türkiye pratiğinde yeterince güvence altına alınamamıştır. Standardize olmayan veya akredite olmayan laboratuvar testlerine dayalı tedavi kararları, irrasyonel reçetelemenin en görünmez ama en tehlikeli boyutunu oluşturmaktadır. Tanı kalitesi güvence altına alınmadan yapılan her farmakoterapi girişimi, AİK söylemini içerikten yoksun bırakmaktadır. SATANDART TANI YÖNTEMİ OLMADAN AKILCI İLAÇ KULLANIMI YAPILAMAZ.
Atık ilaç, ev içi ilaç birikimi ve çevresel boyut ise AİK politikalarında sistematik olarak ihmal edilmiştir. Kullanılmayan ilaçların evlerde birikmesi, tedavilerin yarım bırakılması, kutu büyüklüklerinin tedavi süreleriyle uyumsuzluğu, stoklama davranışı ve gereksiz kombinasyon ürünleri sağlık bütçesinde görünmeyen ancak çok büyük bir ekonomik yük yaratmaktadır. İlaçların çöpe veya kanalizasyona atılması yalnızca ekonomik kayıp değil; çevresel kirlilik ve antibiyotik direnci açısından da ciddi bir halk sağlığı tehdididir.
Bu noktada AİK’nin neden sistematik olarak başarısız olduğu sorusu kaçınılmazdır. Türkiye örneğinde bu başarısızlık, bireysel hekim davranışlarından ziyade yapısal ve politik tercihlerle ilişkilidir. Eğitim verilmeden denetimin öne çıkarılması direnç doğurmakta; algoritmalar klinik muhakemenin yerine ikame edilmekte; hasta kültürü dönüştürülmeden hekimden davranış değişikliği beklenmektedir. İlaç endüstrisinin pazarlama stratejileriyle gerçek bir hesaplaşma yapılmadan, ruhsat ve geri ödeme süreçleri şeffaflaştırılmadan ve tanı kalitesi güvence altına alınmadan yürütülen AİK politikaları, kaçınılmaz olarak vitrinde kalmaktadır.
DSÖ AİK modeli ile Türkiye pratiği arasındaki temel uyumsuzluk, AİK’nin bir klinik kültür mü yoksa bir idari kontrol aracı mı olduğu sorusunda düğümlenmektedir. DSÖ için AİK, hekimlik mesleğinin etik ve bilimsel özünü güçlendiren bir yaklaşımdır; Türkiye’de ise AİK çoğu zaman ölçülen, raporlanan ve cezalandırılan bir performans göstergesine indirgenmiştir. Bu indirgeme, AİK’nin ruhunu ortadan kaldırmakta ve onu kendi kendini boşa düşüren bir politika alanına dönüştürmektedir.
Sonuç olarak ilaçlar pahalı oldukları için değil, yanlış kullanıldıkları için sağlık sistemlerini sürdürülemez hale getirmektedir. Akılsız ilaç kullanımının bedeli yalnızca bütçe açıklarıyla değil; önlenebilir hastane yatışları, iş gücü kaybı ve gelecek kuşaklara devredilen antimikrobiyal direnç riskiyle ödenmektedir. Modern tıbbın başarısı, ne kadar çok ilaç kullanıldığıyla değil; ne kadar doğru ilacın, ne kadar az ama etkili kullanıldığıyla ölçülmelidir. Akılcı ilaç kullanımı ise bir genelge, bir yazılım ya da bir karne değil; klinik akıl, etik duruş ve kamusal sorumluluğun birlikte işletildiği bir hekimlik kültürüdür.
Kaynakça
1. World Health Organization, EMRO. Rational use of medicines (tanım ve genel çerçeve).
2. Pirmohamed M, James S, Meakin S, et al. Adverse drug reactions as cause of admission to hospital: prospective analysis of 18,820 patients. BMJ. 2004;329:15.
3. Komagamine J, et al. Prevalence of urgent hospitalizations caused by adverse drug reactions. Scientific Reports. 2024.
4. Haerdtlein A, et al. Which adverse events and which drugs are implicated in adverse drug reaction-related hospital admissions? J Clin Med. 2023;12:1320.
5. (Kullanıcı notu) Cosgrave N, et al. Hospital admissions due to adverse drug reactions and adverse drug events in older adults. 2025.
6. Montastruc JL, et al. Fatal adverse drug reactions: A worldwide perspective in the WHO pharmacovigilance database (VigiBase). Br J Clin Pharmacol. 2021.
7. U.S. Department of Health and Human Services. National Action Plan for Adverse Drug Event Prevention. 2014.
8. AHRQ PSNet. National Action Plan for Adverse Drug Event Prevention (yüksek öncelikli sınıflar: anticoagulants, diabetes agents/insulin, opioids).
9. Davis A, Robson J. The dangers of NSAIDs: look both ways. Br J Gen Pract. 2016.
10. Khalid J, et al. Adverse effects associated with antipsychotic use in older adults (review). 2024.
11. Laatikainen O, et al. Drug-related hospital admissions and direct cost estimates in the EU: (79 milyar € tahmini dahil) — literatürde yer alan derleme/tahmin. (Eur J Clin Pharmacol. 2017).
12. Light DW, Lexchin J. Pharmaceutical innovation and value: (maliyet-etkinlik/değer tartışması). BMJ. 2012;345:e4348.







